Переломы пилона тип в
Содержание статьи
Переломы пилона большеберцовой кости
Термин «пилон» (пестик) введен французским рентгенологом Десто в 1911 г. Под ним подразумевается перелом дистального метаэпифиза большеберцовой кости, по форме действительно напоминающего пестик, которым измельчают комки соли или сахара в ступке.
Наиболее частыми причинами травмы являются падение с высоты (44%) и автоаварии (27%). 40% всех переломов пилона наблюдаются у пострадавших с политравмой. Около 20% переломов открытые. Механизм травмы — вертикальная или боковая компрессия с режущими силами, причем основным «разрушающим снарядом» является таранная кость. Перелом пилона может быть как изолированным, так и сочетаться с переломами малоберцовой кости или распространяться проксимальнее на диафиз большеберцовой кости.
Классификация по АО разделяет переломы пилона на 2 типа (А и В) — околосуставные и внутрисуставные (рис. 10-13). Для выбора метода и техники оперативного лечения мы бы разделили эти переломы на 2 группы — без перелома малоберцовой кости и с переломом последней.
Консервативное лечение применяют при простых внесуставных переломах в виде скелетного вытяжения на 3 нед с последующим наложением гипсового «сапожка». При внутрисуставных переломах типа В скелетным вытяжением устранить компрессию отломков и восстановить суставную поверхность невозможно, поэтому методом выбора при них является оперативное лечение.
Рис. 10-13. Классификация переломов дистального конца большеберцовой кости по АО.
Главное условие успешной репозиции отломков — достаточная дистракция, поэтому на реанимационном этапе или сразу после перевода пострадавшего в ОМСТ необходимо наложить скелетное вытяжение за пяточную кость. В застарелых случаях в срок свыше 3 нед накладывают аппарат Илизарова для тракции.
Из методов погружного остеосинтеза наиболее удобным является остеосинтез специальной пластиной «лист клевера» по АО.
При целой малоберцовой кости и крупных одно- или двухоскольчатых переломах пилона можно ограничиться фиксацией спонгиозными винтами 4 мм.
Остеосинтез пластиной «лист клевера» выполняют из двух доступов по передней и наружной поверхности нижней трети голени с переходом на стопу. Первой фиксируют малоберцовую кость пластиной 1/3 трубки, для того чтобы восстановить ее длину. После этого выделяют и репонируют отломки, временно фиксируя их спицами Киршнера. Пластину «лист клевера» моделируют по передневнутренней поверхности метаэпифиза болыпеберцовой кости и соединяют с костью винтами диаметром 3,5 мм. Тонкий выступающий конец пластины располагается в области внутренней лодыжки. Образовавшиеся дефекты костной ткани заполняют губчатыми костными аллотрансплантатами (рис. 10-14).
В послеоперационном периоде накладывают гипсовую заднюю лонгету — «сапожок», а после снятия швов — циркулярный гипсовый «сапожок». Рекомендуется ходьба без опоры в течение 4 нед, затем постепенно нагрузку увеличивают. Срок иммобилизации 8-10 нед, после чего повязку снимают и переходят на ношение ортеза. Результаты лечения тем лучше, чем меньше разрушена суставная поверхность. Суммарно дегенеративный остеоартрит голеностопного сустава развивается у 54% пострадавших.
Рис. 10-14. Остеосинтез перелома «пилона» пластиной;
а — оперативный доступ,
б — результат остеосинтеза.
В.А. Соколов
Множественные и сочетанные травмы
Опубликовал Константин Моканов
Источник
:
 04.07.2017
04.07.2017
:
. , .
Arbeitsgemeinschaft fur Osteosynthesefragen ()
() . ( 10 54%), , , . , 6-8% , . (60-80%), (29-50%) (12-20%) , — [1-4].
() . Destot 1911 . [5, 6]. , , — .
8-10 [8, 9].
, , 1/3 [10-12].
5-7% 1% [13, 14].
(57-65%) [15].
— ( 52%). 40% . 20% . . 40% [16].
1950- .
, . , Ruedi et al.,
9 [17].
1986 . Olivada et Beals 145 . : , (Arbeitsgemeinschaft fur Osteosynthesefragen) .
[18]. Schatzker et Tile, 1987 ., , [19]. 1990 . .
— , . , .
1992 . McFerran et al. 5- . , 40% [20].
, 37%. . , , [21].
, (), , [22]. : 55% , 8-10% [23].
, 7% [24]. , . Schatzker et Tile , .
7-10 [5]. . Sirkin et al. . 10-14 [25].
, .
, . , . 4-6 [26, 27].
, , . , [15].
() 1994 . Helfet[10]. . . , . [28].
, , . .
, [29, 30]. 1-1,5-2 , . . : , , 3 , , , [31].
— [32, 33]. , [15].
[29]:
() , , , , . .
(, ) .
, 3 [30, 34].
?
. , , — [29, 30,34, 35].
, , [36-38].
[39]. , , M. El-Sallab Roshdy et al. , — ( 10-15- ) [40].
: , , , [41].
36 , .
1-2 , , 3 : , — — [36]. [43].
, — , Ruedi et Allogower 1969 ., . .
. , , . .
.
, .
. .
.
, — , [44, 45].
, , . 5-7 . . [19]. — .
, LISS. .
. . 10 . , : ; , ; [46].
, [15, 47-50]. . , .
, , , , . , , , . LCP- . .LCP- , , , , , . .
1 , 1 . [7]. , AOFAS 81% .
, , .
, .
, , . . [54]. — : Ruedi I II AO 43-B1, -B2, 43-C1, — C2. — AO 43-B3 -C3. — : .
— 36 83% ( 2 ).
, [42].
, . , [55].
, , , .
, , [56]. [57].
, , , , , [58].
, [59]. , , , [60].
, . , , , [61, 62].
, [63]. , , [63, 64], — .
, , .
, , ( , ), , — [65].
, . , . [66]. , , . , , , , [67].
( , ) , . — [68]. , [69].
, P. Behrens — . . , , [70]. , — , , .
, . , .
SOFCOT (Societe Frangaise de Chirurgie Orthopedique et Traumatologique), 1991 ., 38%. 28% . , . .
Pollak et al. , 3 1/3 , 1/4 [71].
.
, , , .
, , , . , .
, , .
, . . , , , , — , .
.., .., .. : // . — 2010. — 2. — . 46-50.
.., .., .. // , . — 1986. — 9. — . 69-76.
.., .., .. . // . — 2009. — 2. — . 74-77.
.. — // . : . . . .-. . — ., 1995. — . 34-36.
Heim U. Morphological features for evaluation and classification of pilon tibial fractures // Major Fractures of the Pilon, the Talus, and the Calcaneus / eds. H.Tscherne, J. Schatzker. — Berlin: Springer-Verlag,1993. — P. 29-41.
Hulscher J.B., te Velde E.A., Schuurman A.H., et al. Arthrodesis after osteosynthesis and infection of the ankle joint // Injury. — 2001. -Vol. 32. — P. 145-152.
Coughlin M.J., Saltzman C.L. Surgery of the Foot and Ankle. — 8th ed. -Philadelphia: Mosby Elsevier, 2007. — Vol. II, Part X. — Ch. 36. Trauma:Pilon Fractures.
Souza T.R., Fonseca S.T., Goncalves G.G., et al. Prestress revealed by passive co-tension at the ankle joint // J. Biomech. — 2009. — Vol. 42,N. 14. — P. 2374-2380.
Zelle B.A., Bhandari M., Espiritu M., et al. Treatment of distal tibia fractures without articular involvement : a systematic review of 1125 fractures // J. Orthop. Trauma. — 2006. — Vol. 20. — P. 76-79.
Helfet D.L., Koval K., Pappas J., et al. Intraarticular pilon fracture of the tibia // Clin. Orthop. Relat. Res. — 1994. — N. 298. — P. 221-228.
Pugh K.J., Wolinsky PR., McAndrew M.P, Johnson K.D. Tibial pilon frac- tures: a comparison of treatment methods // J. Trauma. — 1999. — Vol. 47,N. 5. — P. 937-941.
Tarkin I.S., Clare M.P., Marcantonio A., Pape H.C. An up on the management of high-energy pilon fractures // Injury. — 2008. — Vol. 39,N. 2. — P. 142-154.
Bedi A., Le T.T., Karunakar M.A Surgical treatment of nonarticular distal tibia fractures // J. Am. Acad. Orthop. Surg. — 2006. — Vol. 14, N. 7. — P. 406-416.
Lee J., Baranowski A. Long-term pain: a guide to practical management. -1st ed. — Oxford, UK: Oxford University Press, 2007.
Mauffrey C., Vasario G., Battiston B., et al. Tibial pilon fractures: a reviewof incidence, diagnosis, treatment, and complications // Acta Orthop. Belg. — 2011. — Vol. 77, N. 4. — P. 432-440.
Rockwood and Greens fractures in adults / eds. C.A. Rockwood Jr,D.P. Green, R.W. Buchholz. -3rd ed. — Philadelphia: Lippincott Williams& Wilkins, 1991.
Ruedi T.P., Allgower M. The operative treatment of intra-articular fractures of the lower end of the tibia // Clin. Orthop. Relat. Res. — 1979. -N. 138. — P. 105-110.
Ovadia D.N., Beals R.K. Fractures of the tibial plafond // J. Bone Surg. Am. — 1986. — Vol. 68, N. 4. — P. 543-551.
Schatzker J., Tile M. The Rationale for Operative Fracture Care. -1st ed. — New York, Springer-Verlag, 1987.
McFerran M.A, Smith S.W., Boulas H.J., Schwartz H.S. Complications encountered in the treatment of pilon fractures // J. Orthop. Trauma. -1992. — Vol. 6, N. 2. — P. 195-200.
Teeny S.M., Wiss D.A. Open reduction and internal fixation of tibial plafond fractures. Variables contributing to poor results and complications // Clin. Orthop. Relat. Res. — N. 292. — P. 108-117.
Griffiths G.P., Thordarson D.B. Tibial plafond fractures: Limited internal fixation and a hybrid external fixator // Foot. Ankle Int. — 1996. — Vol. 17,N. 8. — P. 444-448.
Vives M.J., Abidi N.A, Ishikawa S.N., et al. Soft tissue injuries with the use of safe corridors for transfixion wire placement during external fixation of distal tibia fractures: An anatomic study // J. Orthop. Trauma. — 2001. — Vol. 15, N. 8. — P. 555-559.
Hutson J.J. Jr, Zych G.A. Infections in periarticular fractures of the lower extremity treated with tensioned wire hybrid fixators // J. Orthop.Trauma. — 1998. — Vol. 12, N. 3. — P. 214-218.
Sirkin M., Sanders R., DiPasquale T., Herscovici D. Jr. A staged protocol for soft tissue management in the treatment of complex pilon fractures // J. Orthop. Trauma. — 1999. — Vol. 13, N. 2. — P. 78-84.
Calori G.M., Tagliabue L., Mazza E., et al. Tibial pilon fractures: which method of treatment? // Injury. — 2010. — Vol. 41, N. 11. — P. 1183-1190.
Othman M., Strzelczyk P. Results of conservative treatment of pilon fractures // Ortop. Traumatol. Rehabil. — 2003. — Vol. 5, N. 6. — P. 787-794.
: , , , ,
234567 (): 04.07.2017 08:54:00
234567 (ID): 645
234567 : , , ,
12354567899
Источник
Перелом «Пилона»
Перелом дистального метаэпифиза большеберцовой кости (перелом Пилона)
В отличие от травм в результате подворачивания, которое является причиной большинства переломов в области голеностопного сустава, этот тип повреждения вызван очень большой травмирующей силой. При переломе пилона тело таранной кости ударяется о суставную поверхность большеберцовой кости, которая из-за своей гораздо меньшей прочности раскалывается на множество осколков.
СИМПТОМЫ ПЕРЕЛОМОВ В ОБЛАСТИ ГОЛЕНОСТОПНОГО СУСТАВА
+
Сразу после травмы быстро нарастает отек. Голеностопный сустав часто деформирован и может находиться в состоянии вывиха. В области повреждения появляются волдыри (фликтены) с кровью, что свидетельствует о тяжелейшей травме кожи и мягких тканей. Иногда выступающий острый конец отломка большеберцовой кости пробивает кожу, и тогда перелом становится открытым.
ДИАГНОСТИКА ПЕРЕЛОМОВ В ОБЛАСТИ ГОЛЕНОСТОПНОГО СУСТАВА
+
На рентгенограммах определяется внутрисуставной оскольчатый перелом дистального конца большеберцовой кости. Во всех случаях диагностировать перелом пилона лучше с помощью КТ (включая режим 3D-реконструкции), чем с помощью обычной рентгенографии.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ ПИЛОНА
+
Лечение внутрисуставных переломов в общем и перелома пилона в частности — хирургическое. Чтобы спланировать операцию, необходимо провести компьютерную томографию. Также при подготовке к вмешательству важен контроль отека мягких тканей, что наилучшим образом достигается путем придания конечности возвышенного положения или наложения наружного фиксатора на голеностопный сустав. Если у пациента образовались фликтены или волдыри, перед операцией они обязательно должны зажить. До улучшения состояния кожи может пройти от двух до трех недель.
Оперативное вмешательство при переломах пилона обычно очень сложное, выполняют его самые опытные врачи. Основная задача хирурга-травматолога — сохранить функцию голеностопного сустава. При этой операции стараются не делать обширных разрезов мягких тканей, чтобы избежать трудностей с заживлением операционной раны и исключить присоединение инфекции. Лучшие результаты в настоящее время можно получить, используя малоинвазивную технику операции. При ней костные отломки большеберцовой кости вначале закрыто растягиваются специальным аппаратом, а потом через мини-разрезы фиксируются подкожно проведенными пластинами и винтами. После малоинвазивной операции при переломе пилона отек обычно меньше, рана заживает быстрее, а что самое главное — снижается риск инфекционных осложнений.
Больше информации о лечении переломов большеберцовой кости.
Лечение перелома пилона занимает от трех до четырех месяцев. Эта травма представляет собой очень серьезное нарушение как мягких тканей, так и костей. Перелом также сопровождается значительным повреждением суставного хряща, который не виден на рентгенограмме, поэтому важно восстановить не только костные, но и хрящевые структуры. При неправильно выполненной операции имеется высокий риск развития артроза голеностопа, который проявляется тугоподвижностью, отеком и болью в области сустава.
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ «ПИЛОНА» В НАШЕЙ КЛИНИКЕ
+
Пример 1
Пациент Н., 32 года, доставлен в клинику с места работы. С его слов, травма при падении со строительных лесов, с высоты около 2,5 метров. Приземлился на ноги. При осмотре определялись деформация и выраженный отек обеих конечностей. По внутренней поверхности левой голени была рана размером 3 на 6 см. Выполнены рентгенограммы. Установлен диагноз: «Закрытый оскольчатый внутрисуставной перелом дистального метаэпифиза обеих костей правой голени. Открытый оскольчатый внутрисуставной перелом дистального метаэпифиза левой большеберцовой кости со смещением отломков. Gustilo-Anderson II».
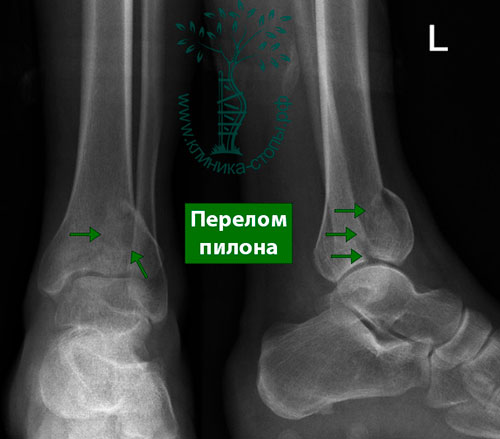
Следует обратить внимание, что переломы пилона чаще всего являются результатом так называемой «высокоэнергетической травмы», например, при падении с высоты, ДТП, занятиях экстремальными видами спорта.
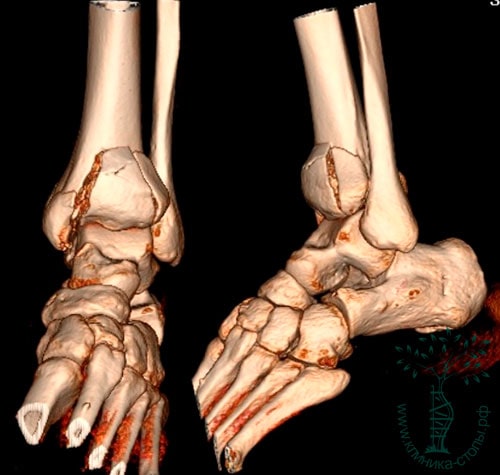
Экстренно, сразу при поступлении, в операционной был наложен стержневой аппарат внешней фиксации на обе голени и стопы. Выполнена хирургическая обработка раны левой голени, налажена VAC-система.
VAC — это система лечения ран отрицательным давлением, которое усиливает кровообращение в ране, что позволяет добиться её скорейшего заживления раны, а также разрешения отека в поврежденной области.
На восьмые сутки выполнен остеосинтез левой большеберцовой кости двумя пластинами и винтами. VAC-система удалена, рана ушита.
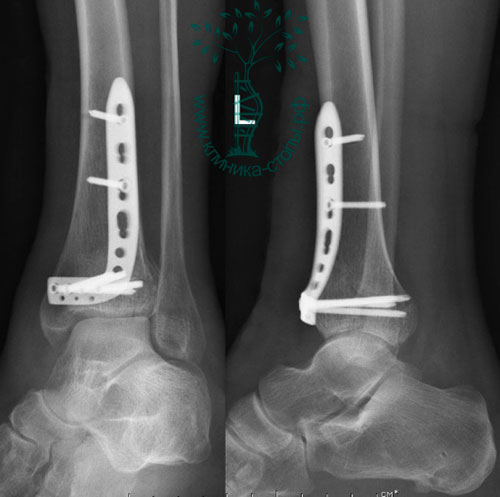
На 17-е сутки выполнен остеосинтез правой большеберцовой кости пластиной и винтами. Послеоперационный период прошел без осложнений. На контрольных рентгенограммах через четыре месяца видно, что переломы полностью консолидированы. Разработан индивидуальный курс 6-месячной программы реабилитации.
Мы интересуемся судьбой наших пациентов, анализируем отдаленные результаты своей работы. При контрольном осмотре через год установлено, что пациент полностью восстановился после травмы, вернулся на прежнюю работу. Отмечаются явления артроза левого голеностопного сустава 1 степени. Учитывая тяжесть повреждения, данный результат мы оцениваемый как хороший.
Пример 2
Пациент, 36 лет, во время пожара выпрыгнул из окна второго этажа. Был доставлен в нашу клинику. После осмотра травматологом и выполнения рентгенограмм установлен диагноз: «Закрытый фрагментарный внутрисуставной перелом левой большеберцовой и малоберцовой кости со смещением отломков».
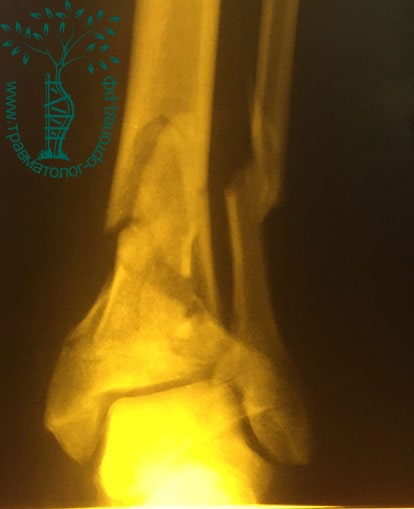
У пациентов с подобными переломами на первом этапе используется временная фиксация голени и стопы аппаратом внешней фиксации, предотвращающая дальнейшее повреждение мягких тканей подвижными костными отломками. Создаются благоприятные условия для спадения отека, также улучшается питание поврежденных тканей.
Вторым этапом на шестые — восьмые сутки выполняется окончательная открытая операция с фиксацией отломков большеберцовой кости пластинами и винтами, во время которой восстанавливается нормальная анатомия голеностопного сустава.
Открытые операции на голеностопном суставе при переломе пилона сразу после травмы не выполняются не случайно: их неблагоприятный исход в ранние сроки подтвержден опытом предыдущих поколений. В 80-х годах прошлого столетия в Америке была популярна тактика первичного хирургического вмешательства, но результаты были неутешительными. Большой процент нагноений послеоперационных ран, остеомиелиты, несращения и другие осложнения привели к формированию современной концепции лечения таких переломов, которые мы используем в своей повседневной практике.
Пример 3
Пациентка, 36 лет, получила травму в результате ДТП. Сидела на переднем пассажирском кресле автомобиля, который врезался в отбойник на МКАД. При осмотре обращал на себя внимание выраженный отек правой ноги, деформация правого голеностопного сустава. Кожа багрово-синюшного цвета. После осмотра врача и рентгенографии был установлен диагноз: «Закрытый оскольчатый внутрисуставной перелом дистального метаэпифиза правой большеберцовой кости со смещением отломков. Закрытый надсиндесмозный перелом нижней трети правой малоберцовой кости со смещением отломков».
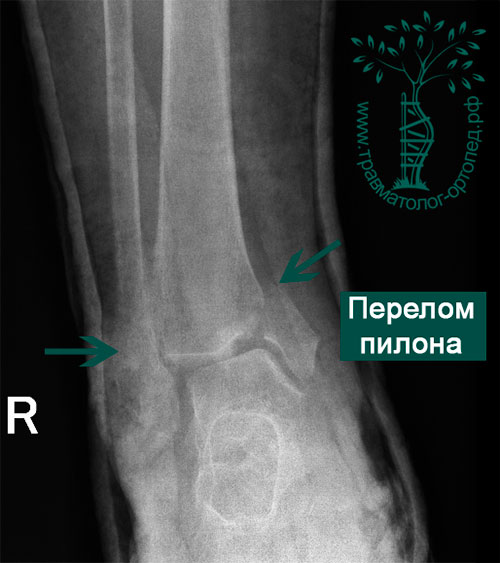
В неотложном порядке пациентка подана в операционную, где было выполнено наложение аппарата внешней фиксации на голень-стопу.
Особенностью повреждений пилона является массивная травма окружающих мягких тканей, даже при отсутствии ран, что и является основной проблемой в лечении переломов данной локализации. В связи с этим всегда существуют высокие риски осложнений при выполнении открытых операций непосредственно после получения травмы.
Через 12 дней с момента получения травмы, после уменьшения отека и улучшения состояния кожи, была выполнена открытая операция. Через два отдельных разреза восстановлена анатомия малоберцовой и большеберцовой костей, а также голеностопного сустава. Отломки зафиксированы титановыми пластинами и винтами.
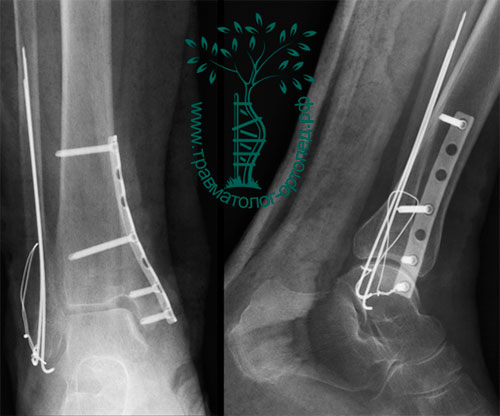
Послеоперационный период протекал без осложнений, пациентка выписана с рекомендациями передвигаться на костылях без нагрузки на оперированную конечность в течение десяти недель. Впоследствии контрольные рентгенограммы показали, что перелом сросся в правильном положении.
На момент описания данного клинического случая пациентка заканчивает пятимесячный курс реабилитации. Жалоб не предъявляет. Планирует продолжить заниматься спортом.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
Первичная консультация врача травматолога-ортопеда, к.м.н. — 2000 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение внутрисуставных переломов большеберцовой кости — от 49500 рублей до 99500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная анестезия)
- Остеосинтеза внутрисуставного перелома большеберцовой кости
- Расходные материалы и импланты (пластины и винты от ведущих мировых производителей)
* Анализы и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
- Введение препаратов гиалуроновой кислоты в коленный сустав при необходимости
Источник